在产科的日常工作中,经常会遇到患有子宫肌瘤的孕妈来咨询,要求行剖宫产术,顺便行子宫肌瘤剔除术,可谓一举两得。但是剖宫产术中剔除还是不剔除子宫肌瘤一直存在临床争议。
许多国家的指南里并不主张剖宫产同时行子宫肌瘤剔除,尤其是比较大的子宫肌瘤,容易造成难以控制的产后出血和感染、盆腹腔粘连、甚至因为大出血或宫缩乏力而切除子宫,除非是带蒂的浆膜下子宫肌瘤或者是经过评估容易剔除的肌瘤,否则大部分产科医生是不会剖宫产手术同时剔除子宫肌瘤的。
那么,有没有一种方法可以尽量减少剔除子宫肌瘤时的出血和术后盆腔粘连呢?我院采用台湾郑博仁教授的新术式:经子宫内膜切口剔除子宫肌瘤术,子宫内膜面血管明显少于子宫浆膜和子宫肌层,保持了浆膜层的完整性,可以明显减少出血和盆腔粘连。
2022年5月2日,六安市金安区妇幼保健院产二科就接诊了这样一位孕妇。孕妇桂某,34岁,患子宫肌瘤5+年,孕前子宫肌瘤直径约4cm,孕期发现子宫肌瘤逐渐增大至直径9cm。孕妇迫切希望能剖宫产同时剔除子宫肌瘤,由于B超提示“子宫肌瘤位于子宫右前壁偏下段”,可能阻挡胎头下降,择期于39+2周行剖宫产术。术前做了充分预案,备血、备强效缩宫剂、止血带、产钳等。术中胎头高浮,产钳助娩取出胎儿。探查子宫右前壁至右侧壁肌壁间肌瘤直径9cm左右,表面血管丰富(如下图1),右侧子宫动静脉位于该肌瘤的外侧。
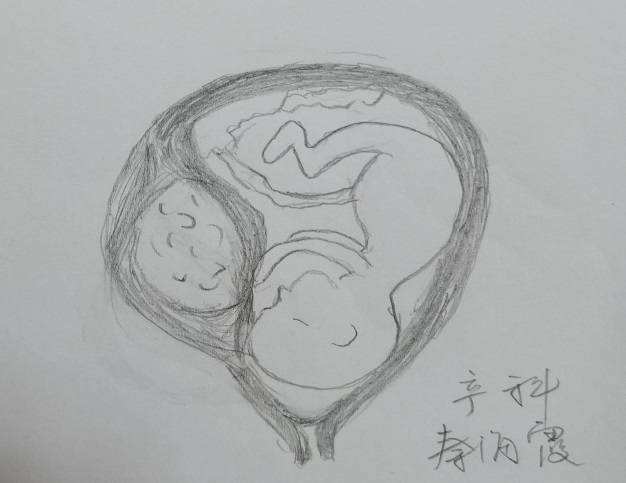
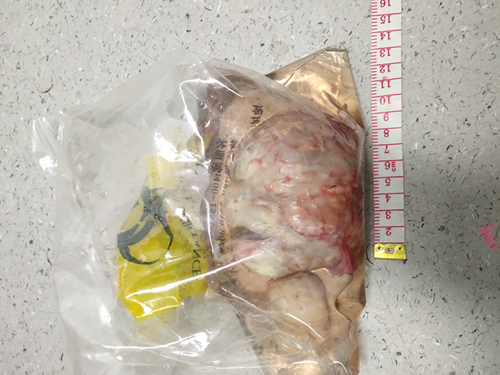
常规的经浆膜面切口剔除肌瘤势必造成较多的血管和肌层断裂,出现难以控制的大出血。手术中主刀秦海霞主任医师采取经内膜小切口进入瘤腔“掏”出肌瘤(如图2),术中出血很少,手术顺利,术后恢复良好。
经子宫内膜切口剔除肌瘤的切口在宫腔内,因而避免了传统手术自子宫表面取切口,切断部分甚至全部子宫肌层而导致的术中出血和术后盆腹腔粘连等不良影响。当前很多医院尤其是一些大型医院的妇科和产科是分开的,很多产科医生不擅长妇科手术,更不要说一些复杂的妇科术式了,这也是当前医院分科过细的一个弊端。但是医术的提升永无止境,台湾郑博仁教授已经开展这种术式十几年,是经过临床充分验证的有效术式,这种术式的可贵之处在于“不走寻常路,换个思路解决问题”,我们产科医生不仅要擅长“拿来主义”,还需要在借鉴过程中善于思考、解决问题。